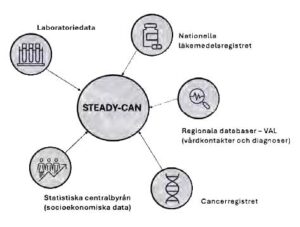
Även om cancer är vanligaste dödsorsaken i flera regioner, dör allt färre av cancer. Ändå lever vi inte till 120 år.
– Att ha bra och fler friska år och mening, det borde forskningen handla om mer, säger Karin Modig, longevityforskaren, i ett samtal om livet och döden.
Text: Hanna Brodda

Inom longevityforskningen delar man upp livet och dödligheten i olika kategorier. Dels finns det ett relativt nytt foskningsområde kring de fåtal som lever extremt länge och så finns medellivslängd och förväntad livslängd. De två sista är siffror som kryper upp i takt med att länder blir mer stabila och får ökad kunskap från nästan alla forskningsområden. I Sverige har vi inga nu levande supersenteinarians, det vill säga människor som lever efter 110 år, men medellivslängden har vi jobbat mycket med.
– Vi är egentligen ganska dåliga på långlevnad i Sverige. I ett internationellt perspektiv lever våra äldsta mer än 10 år kortare än vad de gör i de länder där de lever allra längst.
Onkologi i Sverige träffar Karin Modig utanför Scheele-laboratoriet, en av de röda tegelbyggnaderna i det gamla Karolinska Institutet-området, och vi går in. Här finns ingen öppen planlösning eller inbyggda områden för spontan samverkan. Här finns bara rum och utrustning för forskaren att komma fram till ny kunskap. I ett av dessa korridorer sitter docent Karin Modig och hennes forskargrupp.
– Ja det är gamla labb som är delvis ombyggda, eller i alla fall används till kontor i dag, men jag gör inga labb-tester i min forskning, så det fungerar bra, säger hon ödmjukt.
Trots att lokalerna ger en känsla av en svunnen tid, är Modigs forskning i den absoluta fronten av futuristisk existentiell utforskning. Den handlar om hur gamla vi egentligen kan bli.
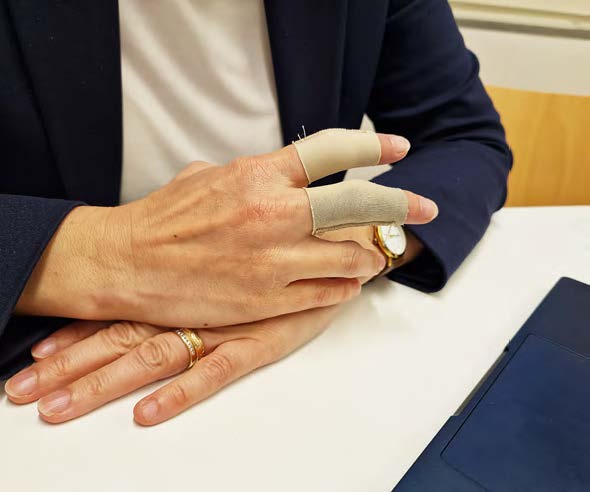
När Karin Modig bröt fingret fick det stora konsekvenser för hennes livskvalitet, tycker hon, och hennes forskning visar just det. För gamla människor kan en fraktur till och med vara livsfarlig, en höftfraktur ökar risken att dö med 25 till 30 procent.
Avdelningen heter institutet för miljömedicin och Karin Modig är epidemiolog. Det vill säga expert på läran om hur sjukdomar och hälsotillstånd sprids, orsaker och effekter i en population. Modigs forskning är i huvudsak baserad och fokuserad på Sverige och svenska förhållanden. En stor del av hennes forskningsanslag kommer från Forte, som ger anslag för att öka kunskap om vårt land. Men samarbeten pågår. Efter ett par år vid Max Planck i Tyskland har Modig fortsatt flera projekt som pågår med kollegorna där, vilket inkluderar en doktorand som Modig handleder från Sverige. En annan studie som redan rönt uppmärksamhet är ett större projekt med Japan, där delar av resultaten redan publicerats. Även i Edinburgh och USA pågår gemensamma studier.
– Ja, tyvärr fick vi nej på den stora ansökan för projektet med 100-åringar från Forte och Vetenskapsrådet, och det var tredje gången vi sökte anslag för det. Det var jättetråkigt.
Det forskningsprojektet som inte fick anslag nu hade rubriken Passways to exceptional longevity.
… det låter som ett ämne som skulle ha jätteintresse från allmänheten?
– Ja, det tror jag. Men det är inte alltid så att det samverkar. Jag tror att de anser att 100-åringar är ett för smalt fält, men tanken är ju att titta på de äldre för att se och lära för yngre grupper.
Svenska och till exempel Japan – har vi samma orsak till att vi lever länge?
– På det stora hela lever vi i västvärlden längre. Det är samma orsaker mellan länderna och det är hur vi hanterar hälsan,
I huvudsak är det tre faktorer som gör att vi fått en ökad förväntad livslängd i hela västvärlden, förklarar Modig. Det är att vi undviker sjukdomar, vi skjuter upp och blir sjuka senare, det vill säga försenar sjukdom och vi överlever sjukdomar. Tidigare var det barnadödlighet som gick ner och vissa grundläggande levnadsförhållanden som förbättrades, men nu är det fokus på hälsa som gör att vi lever längre.
I Sverige har vi en hyfsad medellivslängd i en internationell jämförelse. Förväntade livslängden ligger på cirka 82,3 år för män och 85,4 år för kvinnor, enligt den senaste statistiken från SCB. Det ligger inte alltför långt efter Japan, där förväntad livslängd för kvinnor är 87,1 år och för män 81,1 år.
För att öka medellivslängden, från dagens 85 år i snitt för kvinnor, till exempelvis 87 år, ser Karin Modig inte någon enkel lösning. Bäst hävstångseffekt på medellivslängden får ett land som blir bättre på att räddar barnen. Att rädda liv tidigt. Det skulle dock inte hjälpa i Sverige, då vi redan ligger på en internationellt låg nivå i barnadödlighet.
De flesta överlever barndomen och lever fortfarande vid 50 och 60 år. Det är först vid 80-årsåldern som vi kan börja göra skillnad och vinna liv.
– Det tycks som om vi ligger lite sämre till när det kommer till att rädda livet på 80-åringarna. Här har vi högre dödlighet än till exempel befolkningen i Frankrike, förklarar Karin Modig.
För Karin Modig tycker hon personligen att det skulle vara trevligare att undvika sjukdomar, men det är inte lätt på en befolkningsnivå. Då återstår att bli bättre på att behandla de sjukdomar som uppstår.
– Jag är inte säker på att det längre är en sjukdom som vi då borde gå på och försöka påverka överlevnaden i. Vi har kommit så jättelångt inom cancer, även jättelångt inom hjärta-kärl.
Cancer har seglat upp som den vanligaste dödsorsaken i flera regioner, bland annat Stockholm, Gotland och Uppsala.
– De siffrorna beror på att vi har blivit mycket bättre på att undvika död i de andra sjukdomarna, som hjärta-kärl. Risken för förmaksflimmer, hypertoni och risken för hjärtsvikt har inte förändrats, inte till det bättre i alla fall, men vi har blivit bra på att behandla dem. Det gör att vi inte längre dör i dessa sjukdomar på samma sätt som tidigare. Det blir inte hjärtinfarkt eller stroke av de där riskfaktorerna längre.

”Vårt projekt i Japan handlar om att förstå vad som gör att deras iv blir långt. Är det hälso- och sjukvården eller omsorg sent i livet, eller är det andra faktorer. Det tittar vi på”, säger Karin Modig.
Med cancer är det lite knepigare, eftersom patienten får sin diagnos och sedan lever med den. Läkemedlen blir snällare och fler klarar av biverkningarna, samtidigt som de blivit mer effektiva, konstaterar Modig.
Sverige skiljer sig mer från Japan när det kommer till de riktiga långlevarna. De saknas i Sverige.
– De lever extremt länge i Japan, framförallt kvinnor. Där ligger vi i Sverige, framför allt kvinnorna, ganska dåligt i internationella jämförelser, förklarar Modig.
I världen är det Japan som toppar statistiken när det handlar om antal av befolkningen som blir över 110 år, så kallade supercentenarians. De allra äldsta människorna, de över 120 år, kommer också ofta från just Japan.
– Vårt projekt i Japan handlar om att förstå vad som gör att deras liv blir långt. Är det hälso- och sjukvård eller omsorg sent i livet, eller är det andra faktorer. Det tittar vi på.
Japanska män och svenska män är inte så olika, men tittar vi på kvinnorna är det stor skillnad, förklarar Modig.
– Svenska män lever väldigt länge i internationell jämförelse. Det tror vi framför allt har med att få män röker.
Det är bland kvinnorna den stora skillnaden i förväntad och extrem livslängd och förekommer. Framför allt när det kommer till segmentet sköra äldre. En skör äldre kvinna i Japan lever längre än en lika skör kvinna i Sverige. En skör äldre definieras som en person som kan ha haft tidigare sjukdom och överlevt, eller som lever med en eller flera sjukdomar. En person som ofta är i behov av vård- och omsorg.
– Människor som behöver vård och omsorg sent i livet, hur ser det ut för dom och är det där som de stora skillnaderna uppstår, har vi frågat oss, berättar Modig och bryter ner frågan i ett antal hypoteser:
– Det kan bero på flera saker, att de får vård tidigare, eller mer intensivt, eller att vård- och omsorg för äldre faktiskt är bättre i Japan än i Sverige. Eller alla de tre faktorerna som samverkar, det vet vi ännu inte.
Det kanske vi inte får veta då, om ni inte får anslag att forska med?
– Nej, det är klart att det är ledsamt, men vi kommer inte att lägga ner de här projekten. De får ta den tid det tar helt enkelt.
Även om anslagsgivarna inte är intresserade av hur vi ska öka livslängden, är vi vanliga dödliga nyfikna. I juni hölls stora longevity-konferensen Super human i Stockholm och Dont Die-rörelsens skapare Bryan Johnson har nu två miljoner följare på Instagram med profil-texten: “We may be the first generation who won’t die”.
Varför har vi en longevity-trend just nu, tror du?
– Rent allmänt är det den demografiska kurvan som ändrats. Mer än hälften av befolkningen är äldre och den utvecklingen kommer bara att fortsätta. Äldre får allt större behov i vården och det blir en viktig fråga för samhället att ta ställning till. Men hela det det här med Dont die-rörelsen, som är för en lite snävare krets, varför den blivit hipp nu plötsligt, det vet jag inte. En faktor är väl de medicinska framstegen, det har aldrig funnits så mycket teknik involverad för att förlänga livet.
Jag tittar förväntansfullt på henne och hon fortsätter trevande ett resonemang som utgår i funderingar och inte hårda fakta.
– Det kan ha att göra med en rädsla att dö. Vi människor verkar bli allt mer neurotiska, ju mer tid vi har. Tiden i sig gör att vi oroar oss för det som kommer sedan, istället för att överleva dagen.
– De som är tongivande i den rörelsen är ofta välbeställda yngre eller medelålders män, det talar för att man har tid och pengar att fokusera på något som kan komma långt senare.
Är longvity-trenden en klassfråga?
– Ja, delvis kanske. Om vi tittar på vilka som är de stora förespråkarna för ämnet, i sociala medier, är det inte sällan vita medelålders miljardärer. Det här är inget vi forskar på, men det är ett intressant fenomen, säger Modig.
För Karin Modig är det mindre intressant att öka livslängden till mer än de nu 122 år, som den ålder den längst levande personen uppnått i modern tid. Hon tycker istället att vi ska forska och förstå hur de år vi har ska bli bra, hela vägen till slutet.
Sjukdomar i hjärta och kärl har länge varit det som toppar dödsorsaksregistren, men hanteringen av cancer och hjärnans sjukdomar är lika viktigt för långlevnadsforskaren. Karin Modigs forskning visar att långt fler lever med demens eller förstadium till demens, utan att känna till det. Vad teamet gjorde var att jämföra register med patienter med diagnos och screening av demens och kognitiv svikt och annan befolkningsstatistik. Slutsatsen var att underdiagnos förekommer i alla grupper, men att vissa grupper hade högre nivå av underdiagnos. Fler som lever ensamma, saknar diagnos. Det tror Modig har att göra med att ingen nära finns som kan spegla de kognitiva bristerna. Snarare än att till exempel tro att ensamhet skulle vara en ökad risk att få demenssjukdom. Underdiagnos har ett stort problem. Det är att utan diagnos får patienten heller ingen behandling.

Karin Modig jobbar på institutet för Miljömedicin som ligger i en av de gamla byggnaderna vid Karolinska Institutet.
En möjlig orsak som Modig spekulerar kring är att det här är sjukdomar som hanteras av olika professioner inom vården, det kan leda till att ingen har det totala ansvaret för behandlingen. Det vill säga en läkare kan vara inkopplad vid en akut insats, sedan finns en primärvårdsläkare och sedan kanske en specialistläkare för andra sjukdomar.
– Vi har sett att olika professioner inom vården är en försvårande faktor som kan leda till underdiagnos och bristande behandling, säger Karin Modig, men djupare kunskap än så har vi inte ännu kring orsakerna.
Att bryta höften eller lårbenet är också en riskfaktor för dödlighet. Modigs forskning visar att risken att dö är förhöjd, upp till 25 till 30 procent, ett år efter en höftfraktur. Att behandla osteoporos kan därför också ge längre liv och ökad livskvalitet.
– Frakturer är ett underskattat problem, med tanke på vilken inverkan det har på livet, för en gammal person. Det kan ge långvarig smärta och rädsla att röra på sig.
Sammantaget, för de allra flesta av oss handlar livskvaliteten om att hålla sig frisk, och fri från allvarlig sjukdom, i den senare delen av livet. För att förstå en individs möjligheter att få ett sådant liv använder sig forskarna inom långlevnad en pajmodell. Att livet är en komplex helhet av livsstil, gener och tur. En person kan få cancer av att röka, beroende på hur pajen i övrigt ser ut, medan en annan klarar rökningen.
– Bland supercentenarians ser vi väldigt få gemensamma nämnare i livsstilen. Någon har varit vegetarian i hela livet, och någon annan har mest ätit kött, och det visar att för den som blir så gammal, det vill säga över 110 år, då verkar det vara mest slump, eller gener.
Eller ikigai (det japanska uttrycket för att hitta/göra mening och sin grej)?
– Nja, jag tror inte på det som en faktor till ett exceptionellt långt liv, men jag tror på det för att leva väl. För att ha ett gott liv.
Främsta orsaker till längre liv
• Vi undviker sjukdom.
• Sjukdom kommer senare i livet.
• Vi överlever sjukdom.
Maxålder – satta åldersrekord i världen:
Japan 122
USA 115
Frankrike 113
UK 112
Sverige 108–110